AJRCCM:肺动脉高压临床诊断及早期识别
时间:2021-10-15 12:01:37 热度:37.1℃ 作者:网络

临床实践中诊断 PAH
PAH 诊断方法
PAH 本身的诊断是在没有其他 PH 原因的情况下进行的 (图 下)。全面的病史、体格检查和系统性或传染性疾病(如 SSc 或 HIV)的血清学评估对于评估可能进一步或减少临床怀疑 PAH 指数的合并症至关重要。 PAH 越来越多地在 50 岁或以上的患者中被诊断出来。因此,左心疾病和实质或阻塞性肺病也已成为评估 PAH 的个体的常见合并症。因此,支持性测试,包括心电图、具有扩散能力的肺活量测定法和胸部计算机断层扫描,通常对评估 PH 至关重要。仅右心功能障碍的体格检查结果可用于区分 PAH 与左心疾病 PH,包括第二心音和胸骨旁 RV 隆起的肺动脉瓣成分加重,右侧第四心音与 a 波平行颈静脉波形、在吸气时加重的响亮的三尖瓣反流杂音(提示右室扩张)和响亮的肺功能不全杂音。在没有吸气音或其他左心疾病迹象的情况下,这些发现应增加对毛细血管前 PH,尤其是 PAH 的怀疑。
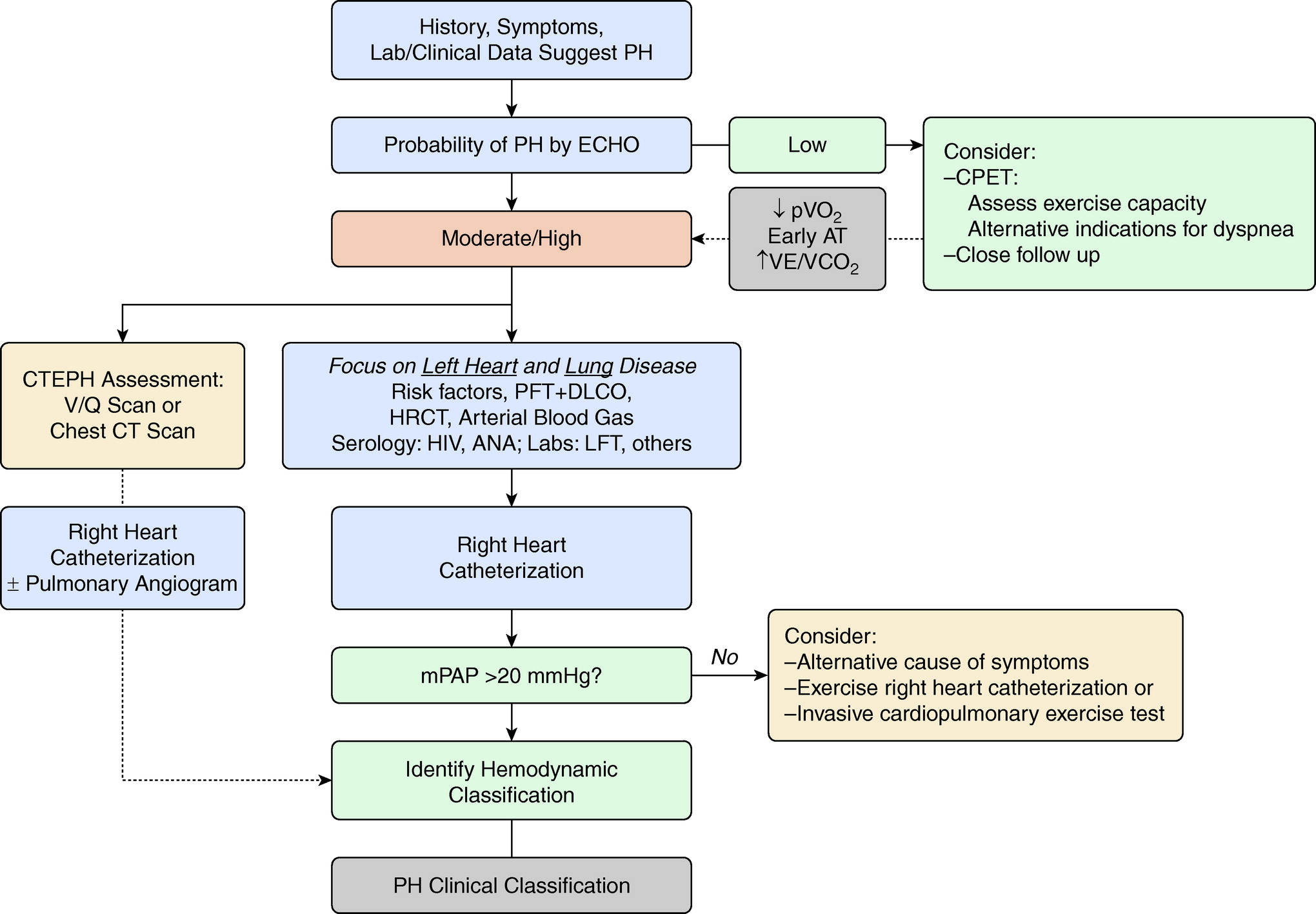
超声心动图通常是 PH 患者接受的第一个定量测试,被认为是一种有用的筛查工具。 TAPSE <1.8 cm,RV 分数面积变化 <35%,三尖瓣 (RV S') 的收缩期偏移速度 <10 cm/s,压力波多普勒在 RV 流出道中存在“凹口”询问、RV 中腔直径 >35 mm 和下腔静脉大小的呼吸变异均有助于分期 PH 中的终末器官损伤(即 RV 功能障碍)。然而,三分之一的 PH 患者不会有可检测到的三尖瓣反流喷射,这是估计 PASP 所必需的。此外,人群研究显示无创测量的 PASP 与使用 RHC 直接测量的 PASP 之间的相关性有限,并且超声心动图不能提供关于 PVR 或 PAWP 的可靠信息。然而,LV 肥大、LV 舒张学异常、房间隔从左向右弯曲以及左心房长轴直径 >4.4 cm 可能有助于区分毛细血管后 PH(例如 HFpEF)和毛细血管前 PH;二尖瓣疾病和 LV 收缩功能障碍仍然是毛细血管后 PH 的重要和常见原因。
最终,需要右心导管 (RHC) 将患者分为适当的血流动力学和临床 PH 亚组以及诊断和分期 PAH。根据个体患者的病史及其全部临床数据,对预期的血流动力学结果进行预测试假设是很重要的。与患者临床特征不一致的 RHC 结果可能是由于程序/技术缺陷;在某些情况下,如果 PAWP 似乎不准确或示踪质量不可靠,则直接评估 LV 舒张末期压力可能会很有用。 PAH 中 RHC 的时间和适应症不断发展。例如,有人提出 RHC 可用于治疗不明原因呼吸困难的患者;在超声心动图显示右室功能障碍的患者中,无论症状如何;在首次出现心力衰竭症状的患者完全利尿之前,只要可以安全地进行。后一种情况旨在强调 1) 早期诊断 PAH 和 2) 区分左心疾病 (HFpEF) 和 PAH 的重要性,这是利尿后更难完成的任务。鉴于最近的数据表明吸入性前列环素 (PGI2) 可改善这些患者的一个亚组的结果,因此 RHC 对间质性肺病和 PH 患者的准确适应症可能会发生变化。
专注于早期 PAH 检测
症状出现和诊断之间的中位持续时间约为 2.5 年。 PAH 的症状通常是非特异性的,这对于快速诊断不常见疾病是不利的,并且是误诊和经常不恰当使用 PAH 治疗的驱动因素。 进入 AMBITION(初始使用安立生坦加他达拉非治疗肺动脉高压)试验时的平均 mPAP 约为 49 mmHg,该试验是最大的随机临床试验,重点关注偶发 PAH 患者。 因此,临床风险出现的时间点(例如,约 20 毫米汞柱)与诊断时间之间存在重大的血流动力学差距。
利用风险及早识别 PAH
在 PAH 中,有两个进入早期诊断的主要门户。首先,PAH 相关疾病的存在有助于识别高危患者。这包括患有结缔组织病(特别是 SSc)、HIV 感染、门静脉高压症、先天性心脏病、接触致病药物/毒素的患者,或者在发展中国家,曼氏血吸虫感染。对于 SSc 患者,据报道,大约 40% 的 SSc 患者在 4 年内从“临界”PH 进展为“经典”PH。需要更广泛的关于轻度 PAH 时间进展的信息,因为混合表型的纵向数据表明,大约 60% 的 mPAP 为 20-24 mmHg 的患者将继续发展血流动力学进一步升高。
甲基苯丙胺暴露被认为是 PAH 的主要危险因素。这种令人上瘾的强效神经兴奋剂的分子结构与富马酸氨基雷克斯和芬氟拉明的分子结构相似,据估计全世界有 5000 万人使用甲基苯丙胺。虽然甲基苯丙胺使用者中 PAH 的患病率尚不清楚,但一项研究中甲基苯丙胺 PAH 的 5 年无事件生存率为 47.2%,而特发性 PAH 为 64.5%。酪氨酸激酶抑制剂达沙替尼和抗肿瘤药丝裂霉素 C 分别是 PAH 和肺静脉闭塞病的重要危险因素。
其次,对于携带罕见遗传变异的无症状个体,应与临床实践中对一般人群的考虑不同。在某些情况下,遗传易感性与独特的临床轨迹有关。与特发性 PAH 患者相比,BMPR2 突变患者在诊断时平均年轻 10 岁,没有血管反应性,通常心脏指数较低,PVR 较高。此外,诊断后死亡或肺移植的持续时间更短。然而,由于女性的疾病外显率为 40%,男性为 14%,BMPR2 突变可能需要额外的或“第二次打击”才能将表型沉默的突变转化为致病突变。例如,女性是 BMPR2 突变携带者中 PAH 的重要决定因素。此外,BMPR2 突变大鼠在没有疾病的情况下过着充实、正常的生活,但如果暴露于增强的肺 5-脂氧合酶免疫,则会表现出 PH,这表明肺炎或其他炎症与特定遗传背景相结合可能会降低阈值发展PAH。
致病性双等位基因 EIF2AK4 突变的存在可能替代肺活检诊断肺毛细血管瘤病或肺静脉闭塞病。由于临床结果不佳和对常规药物治疗缺乏反应,具有这种突变的患者应尽早考虑进行肺移植。同样,Montani 及其同事前瞻性地对一组无症状 BMPR2 突变携带者 (N = 55) 进行了为期 2 年的连续临床、血流动力学、生物学和功能评估。该策略允许在 4 名患者的早期诊断和治疗轻度 PAH,从而为受影响的亚组保持低风险的临床特征。临床症状的连续监测和无创筛查的使用可能是一种实用的早期检测方法,就像在其他全身性高危疾病中一样。
参考文献:
Maron BA, Abman SH, Elliott CG, Frantz RP, Hopper RK, Horn EM, Nicolls MR, Shlobin OA, Shah SJ, Kovacs G, Olschewski H, Rosenzweig EB. Pulmonary Arterial Hypertension: Diagnosis, Treatment, and Novel Advances. Am J Respir Crit Care Med. 2021 Jun 15;203(12):1472-1487. doi: 10.1164/rccm.202012-4317SO. PMID: 33861689; PMCID: PMC8483220.


