Front Oncol:阿帕替尼治疗多线治疗进展的转移性乳腺癌患者的安全性和有效性
时间:2021-11-16 21:01:48 热度:37.1℃ 作者:网络
NCCN指南建议,在某些情况下,转移性乳腺癌应考虑添加贝伐单抗,但对类似的抗血管生成药物阿帕替尼并没有推荐。近期,Frontiers in Oncology杂志上有发表来自山东省肿瘤医院团队的一项研究成果,是评估在真实世界中多线治疗后的转移性乳腺癌患者中应用阿帕替尼的安全性和有效性。

研究纳入2015年9月至2019年8月在山东肿瘤医院接受多线治疗后进展的转移性乳腺癌患者再接受阿帕替尼治疗。主要终点为PFS和OS,次要终点为治疗相关毒性。
纳入66例符合标准的患者。临床受益率(CBR)为40.9%(27/ 66),中位PFS为6.0个月,中位OS为10.0个月。初次诊断乳腺癌的中位年龄是45岁(范围:28岁-70岁)。TNBC患者占48.5%(32/66)。初次诊断时,约66.7%(44/66)的患者为绝经前女性。39例患者ECOG状态为0-1(59.1%),21例患者ECOG状态为2(31.8%)。首次诊断时,51.5%的患者诊断为I-II期疾病,39.4%诊断为III期疾病,9.1%诊断为IV期疾病。原发性复发主要发生在内脏或骨骼(83.3%)。在阿帕替尼治疗前,60.6%患者发生多脏器转移,其中肝转移20例(30.3%),脑转移12例(18.2%),肺转移46例(69.7%),骨转移34例(51.5%),淋巴结转移39例(59.1%)。服用最低剂量250mg的阿帕替尼患者占66.7%。22名患者接受了阿帕替尼425 mg, 500 mg或850mg的治疗。由于副作用,13名患者最终将剂量减少到250毫克。约33.3%的患者单独使用阿帕替尼治疗。
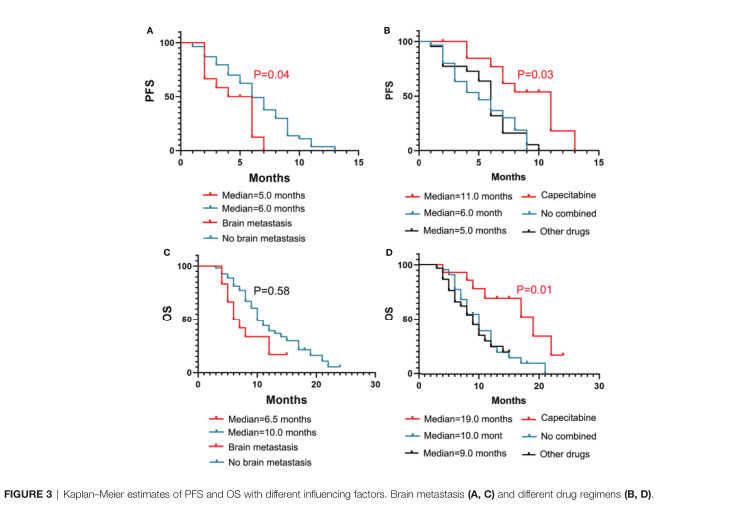
66例患者中位无进展生存期为6.0个月(95%CI, 5.249 ~ 6.751),而中位OS为10.0个月(95% CI, 8.104-11.896)。在多因素分析中,既往化疗线数与DFS (P = 0.028)和OS (P = 0.002)显著相关。脑转移(P= 0.045)在单因素分析中有显著性,但在多因素分析中无显著性。中性粒细胞/淋巴细胞比值(NLR) (P = 0.0001)、肿瘤亚型(P = 0.048)、初次复发时累及器官数(P = 0.033)、阿帕替尼治疗前累及器官数(P = 0.048)在OS的单因素分析中有显著性差异,而在多因素分析中无显著性差异。

预后分析1
既往化疗方案小于或等于3似乎与较长的PFS(9 vs 6个月,P = 0.0017)或OS(17对8个月,P<0.0001)有关。脑转移患者的DFS (5 vs 6个月,P= 0.0472)和OS(6.5对10.0个月,P=0.0303)较差。
脑转移与否的预后分析
NLR≥3.78 (P=0.0221),初次复发累计器官>1 (P= 0.0238),阿帕替尼治疗前累计器官>1 的患者OS更差 (P < 0.05)。

预后分析2
与阿帕替尼单药或与其他药物联合使用相比,阿帕替尼与卡培他滨联合使用更有益处。阿帕替尼联合卡培他滨时,中位OS为19个月,而阿帕替尼联合其他药物为9个月,阿帕替尼单药治疗为10个月。获得临床获益的患者预后较好,中位OS和PFS分别为12个月和9个月,而无临床获益的患者分别为8个月和4个月(P均<0.05)。

预后相关因素分析
大多数患者接受最低剂量250mg阿帕替尼治疗(66.7%)。在接受高剂量治疗的患者中,59.1%的患者(13/22)最终减量至250 mg。所有患者均耐受良好,无不良反应相关死亡。不良反应多为1 - 2级;3级不良反应发生率为10.6%(7/66)。未观察到4级不良反应。手足综合征(25.8%)、继发性高血压(22.7%)、疲劳(16.7%)和疼痛(13.6%)是常见的不良反应性。
综上,研究表明,阿帕替尼在多线治疗前进展的转移性乳腺癌患者中产生了中等疗效,没有显著的治疗相关不良事件,可作为挽救治疗的选择。
原始出处:
Liu Z, Shan J, Yu Q, Wang X, Song X, Wang F, Li C, Yu Z and Yu J (2021) Real-World Data on Apatinib Efficacy Results of a Retrospective Study in Metastatic Breast Cancer Patients Pretreated With Multiline Treatment. Front. Oncol. 11:643654. doi: 10.3389/fonc.2021.643654


